脳神経外科
脳の病気と症状
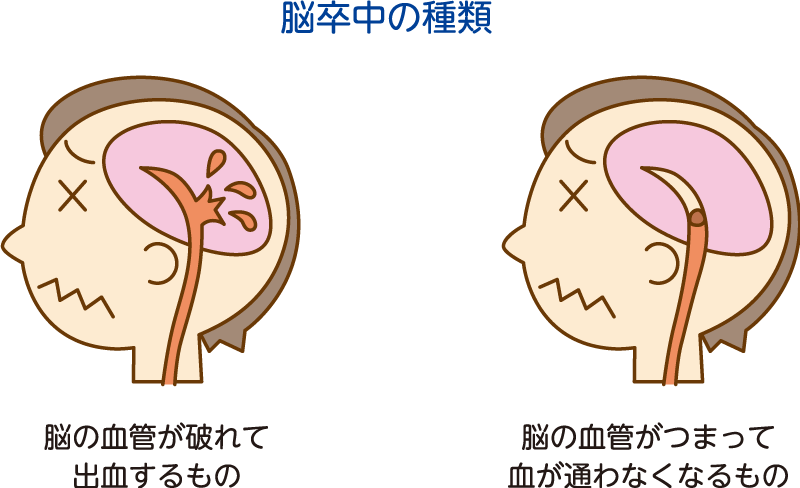
■脳卒中とは?
脳卒中(そっちゅう)というのは脳の血管の病気によって突然倒れるような状態を言います。
これには、血管がつまる脳梗塞と血管が破れる脳出血とがあります。
ある日突然ろれつが回らなくなる、手足に力が入らない、しびれるなどの症状が出たり、耐えがたい頭痛と嘔吐が出たら、それは脳卒中の可能性が高いので救急車を要請していい状態です。
当クリニックではそのようにならない管理を目指していきます。
これには、血管がつまる脳梗塞と血管が破れる脳出血とがあります。
ある日突然ろれつが回らなくなる、手足に力が入らない、しびれるなどの症状が出たり、耐えがたい頭痛と嘔吐が出たら、それは脳卒中の可能性が高いので救急車を要請していい状態です。
当クリニックではそのようにならない管理を目指していきます。
■脳血管障害とは?
脳卒中も含まれますが、脳卒中のような突然の出来事は起こさないものの、脳血管が細いといった予備軍のような状態や、
過去に脳卒中を起こされたような場合、たまたま見つかった脳血管の病気などを総称して脳血管障害と呼びます。
過去に脳卒中を起こされたような場合、たまたま見つかった脳血管の病気などを総称して脳血管障害と呼びます。
■脳梗塞
脳梗塞のほとんどは血管の老化(動脈硬化)が原因で生じます。
年齢、高血圧、喫煙、悪玉コレステロールの高い脂質異常症や糖尿病などで発生率が高くなります。
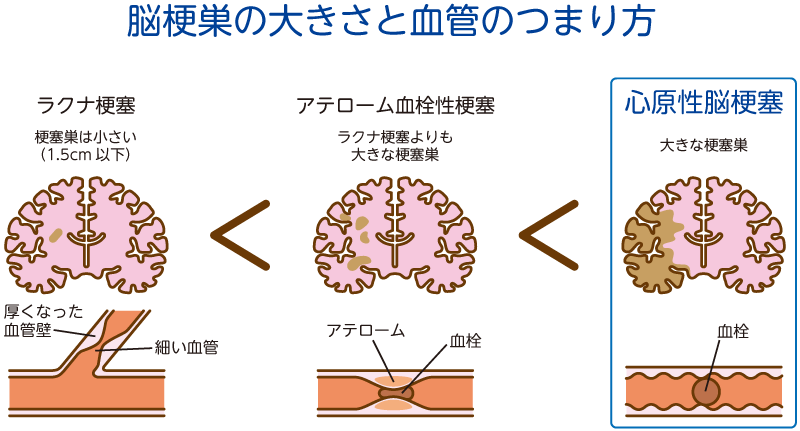
脳の細い血管がつまるラクナ梗塞(比較的回復が良好)や太い血管がつまるアテローム血栓性脳梗塞(大きな後遺症が残る場合が多い)のほかに、頭に入る手前の頚動脈に狭いところがありここに生じたプラークと呼ばれるドロドロした固まりが剥がれ落ちて脳の血管をつめてしまうタイプや心臓の不整脈によってできた血栓が脳の血管に流れ着いて血管をつめてしまう心原性脳塞栓症などさまざまです。
一度脳梗塞を起こすと再発率が高くなりますので血液サラサラの薬(抗血小板薬)の内服を開始しますが、不整脈が原因の場合には血栓の性質が異なるため、抗凝固薬というものを使います。昔から用いられているワルファリンという薬が代表的ですが、納豆や菜っ葉類を食べてはいけない、などの食事制限や頻回な採血が必要などの難点がありました。
最近は新たな薬が開発され食事の制限がなくなりました。
頚動脈が狭い場合には脳梗塞の予防目的に血管を広げる手術が必要な場合があります。
年齢、高血圧、喫煙、悪玉コレステロールの高い脂質異常症や糖尿病などで発生率が高くなります。
脳の細い血管がつまるラクナ梗塞(比較的回復が良好)や太い血管がつまるアテローム血栓性脳梗塞(大きな後遺症が残る場合が多い)のほかに、頭に入る手前の頚動脈に狭いところがありここに生じたプラークと呼ばれるドロドロした固まりが剥がれ落ちて脳の血管をつめてしまうタイプや心臓の不整脈によってできた血栓が脳の血管に流れ着いて血管をつめてしまう心原性脳塞栓症などさまざまです。
一度脳梗塞を起こすと再発率が高くなりますので血液サラサラの薬(抗血小板薬)の内服を開始しますが、不整脈が原因の場合には血栓の性質が異なるため、抗凝固薬というものを使います。昔から用いられているワルファリンという薬が代表的ですが、納豆や菜っ葉類を食べてはいけない、などの食事制限や頻回な採血が必要などの難点がありました。
最近は新たな薬が開発され食事の制限がなくなりました。
頚動脈が狭い場合には脳梗塞の予防目的に血管を広げる手術が必要な場合があります。
以上述べてきたような従来の脳梗塞とは別に、MRIによってはっきりとしてきた脳小血管病という病態があります。
加齢や高血圧、糖尿病が重要とされており文字通り脳の小さな血管の病変です。
認知機能障害とも関連していると言われており現在注目されている領域です。
加齢や高血圧、糖尿病が重要とされており文字通り脳の小さな血管の病変です。
認知機能障害とも関連していると言われており現在注目されている領域です。
■脳出血
高血圧によって脳の細い血管に繰り返しダメージが加わり破れてしまうことで生じることがほとんどですが、中には高血圧とは無関係に脳動静脈奇形やモヤモヤ病のような脳の血管の病気によって出血をする場合があります。
原因はどうあれ、頭痛や意識障害、手足の麻痺、言葉が出ないなどの症状が突然出るのが特徴です。
救急車の要請が必要な状態です。
一定の大きさ以上の脳出血や意識の状態が悪い場合には手術が必要になります。
原因はどうあれ、頭痛や意識障害、手足の麻痺、言葉が出ないなどの症状が突然出るのが特徴です。
救急車の要請が必要な状態です。
一定の大きさ以上の脳出血や意識の状態が悪い場合には手術が必要になります。

近年はこのような脳出血とは別に、無症状の小さな出血をきたしている場合があることも分かっており脳微小出血と呼ばれ認知機能障害と関係していることが知られています。
脳梗塞の項で述べた脳小血管病の一つの形です。
これはMRIによって見つけることができます。
脳梗塞の項で述べた脳小血管病の一つの形です。
これはMRIによって見つけることができます。
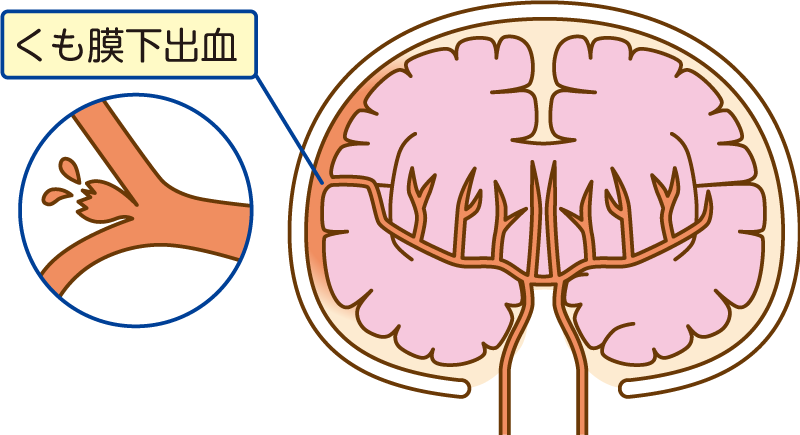
■くも膜下出血
脳の動脈の主に分岐部に瘤(こぶ=脳動脈瘤)が生じ破裂して生じます。
脳全体へ出血が広がり脳の圧力が急激に上昇し激しい頭痛と嘔吐をきたします。
出血の量が多ければ意識もなくなります。
以前から日本では、くも膜下出血が多いこともあり多施設が協力しあってきちんとしたデータを集めようという気運がありました。
これが実現化され破裂していない人の脳動脈瘤を経過観察することで世界に発信できるデータが収集され、2012年に発表されました。
今では破裂しやすい動脈瘤の部位や大きさなどが明確となってきました。
脳全体へ出血が広がり脳の圧力が急激に上昇し激しい頭痛と嘔吐をきたします。
出血の量が多ければ意識もなくなります。
以前から日本では、くも膜下出血が多いこともあり多施設が協力しあってきちんとしたデータを集めようという気運がありました。
これが実現化され破裂していない人の脳動脈瘤を経過観察することで世界に発信できるデータが収集され、2012年に発表されました。
今では破裂しやすい動脈瘤の部位や大きさなどが明確となってきました。
■モヤモヤ病
脳内の太い動脈が細くなったりつまると、不足した血液を補うために周りに細い血管が発達することがあります。
この細い血管が煙のように「モヤモヤ」と見えることからモヤモヤ病と呼ばれるようになりました。
未だ原因ははっきりとは分かっていませんが、欧米人に比べてアジア人に多く見られる病気で、脳梗塞や脳出血を引き起こすことがあります。
詳しくは、古屋院長による詳しい説明動画をご覧ください。
この細い血管が煙のように「モヤモヤ」と見えることからモヤモヤ病と呼ばれるようになりました。
未だ原因ははっきりとは分かっていませんが、欧米人に比べてアジア人に多く見られる病気で、脳梗塞や脳出血を引き起こすことがあります。
詳しくは、古屋院長による詳しい説明動画をご覧ください。
■当クリニックでできること
これまで述べてきたように脳卒中は救急の病気です。
当クリニックでは生活習慣病をお持ちで脳卒中になるリスクが高い方の発症予防(一次予防)もしくは、残念ながら脳卒中をきたしてしまった方の再発予防(二次予防)や後遺症のフォローを行なっていきます。
くも膜下出血を引き起こす原因となる脳動脈瘤が見つかった場合にも、すぐに手術などの処置が必要となるわけではありません。
くも膜下出血の項で述べたように日本の優れたデータをもとに、一人一人に適したフォローを行なってまいります。
脳血管障害全体として、外科的治療が必要と考えられる方にはそれぞれのエキスパートの先生をご紹介致します。
当クリニックでは生活習慣病をお持ちで脳卒中になるリスクが高い方の発症予防(一次予防)もしくは、残念ながら脳卒中をきたしてしまった方の再発予防(二次予防)や後遺症のフォローを行なっていきます。
くも膜下出血を引き起こす原因となる脳動脈瘤が見つかった場合にも、すぐに手術などの処置が必要となるわけではありません。
くも膜下出血の項で述べたように日本の優れたデータをもとに、一人一人に適したフォローを行なってまいります。
脳血管障害全体として、外科的治療が必要と考えられる方にはそれぞれのエキスパートの先生をご紹介致します。
脳腫瘍
脳腫瘍は子供から大人までさまざまな年代に発症する可能性があります。
お子様の場合では、斜視、頭痛、嘔吐などの症状が重要です。
斜視があれば物が二重に見えます。頭痛や嘔吐はわかりやすいですが、斜視があっても年長でないお子様であれば物が二重に見える、とは言いません。
自分が見やすいように首を傾げたりして見やすいような姿勢を取っていますので親御さんが注意深く見ていないとわからない場合もあります。
このような症状があれば一度は脳神経外科を受診されてください。
大人の場合、悪いタイプの脳腫瘍には2通りあります。もともと癌を患っていた方の癌が脳に転移する転移性脳腫瘍と、癌とは関係なく脳から発生する原発性脳腫瘍です。
なかでも転移性脳腫瘍が圧倒的に多く、特に肺がん、乳がん、消化器系のがん(胃がん、大腸がん)になられた方は脳の検査を行うことをお勧めします。
原発性脳腫瘍では、悪性リンパ腫、神経膠腫(しんけいこうしゅ=グリオーマ)が手術を含め、放射線照射や抗がん剤を使用した化学療法のコンビネーションによる積極的な治療の対象となります。
一方で、良性と呼ばれる脳腫瘍もあります。
代表的なものの一つに全身のホルモンバランスを司る脳下垂体から発生する腫瘍があります。
大人になって身長が止まっても成長ホルモンが出続けるため手足が大きくなったり顔貌が変わってくる腫瘍では、外から見えない心臓にも負担がかかったり糖尿病になりやすいので注意が必要です。
また若い女性で月経がこない場合には脳下垂体を調べてみる必要があります。
脳下垂体は視神経とも近いので急に視力が低下してきたり、視野に見えにくい部分が出てきた場合にも脳下垂体腫瘍の可能性があります。また、脳を包む髄膜(ずいまく)から発生する髄膜腫というものもあります。
無症状で小さいものであれば定期的なMRIによる経過観察で問題ありません。
ただし、さまざまな場所に発生するため良性とは言っても神経や血管を巻き込んだ場合には手術を含めた積極的な治療の対象となる場合があります。
当クリニックで発見された脳腫瘍に対しては、経過観察可能なものか否かを迅速に判定し、治療が必要な場合にはその分野のエキスパートをご紹介いたします。
お子様の場合では、斜視、頭痛、嘔吐などの症状が重要です。
斜視があれば物が二重に見えます。頭痛や嘔吐はわかりやすいですが、斜視があっても年長でないお子様であれば物が二重に見える、とは言いません。
自分が見やすいように首を傾げたりして見やすいような姿勢を取っていますので親御さんが注意深く見ていないとわからない場合もあります。
このような症状があれば一度は脳神経外科を受診されてください。
大人の場合、悪いタイプの脳腫瘍には2通りあります。もともと癌を患っていた方の癌が脳に転移する転移性脳腫瘍と、癌とは関係なく脳から発生する原発性脳腫瘍です。
なかでも転移性脳腫瘍が圧倒的に多く、特に肺がん、乳がん、消化器系のがん(胃がん、大腸がん)になられた方は脳の検査を行うことをお勧めします。
原発性脳腫瘍では、悪性リンパ腫、神経膠腫(しんけいこうしゅ=グリオーマ)が手術を含め、放射線照射や抗がん剤を使用した化学療法のコンビネーションによる積極的な治療の対象となります。
一方で、良性と呼ばれる脳腫瘍もあります。
代表的なものの一つに全身のホルモンバランスを司る脳下垂体から発生する腫瘍があります。
大人になって身長が止まっても成長ホルモンが出続けるため手足が大きくなったり顔貌が変わってくる腫瘍では、外から見えない心臓にも負担がかかったり糖尿病になりやすいので注意が必要です。
また若い女性で月経がこない場合には脳下垂体を調べてみる必要があります。
脳下垂体は視神経とも近いので急に視力が低下してきたり、視野に見えにくい部分が出てきた場合にも脳下垂体腫瘍の可能性があります。また、脳を包む髄膜(ずいまく)から発生する髄膜腫というものもあります。
無症状で小さいものであれば定期的なMRIによる経過観察で問題ありません。
ただし、さまざまな場所に発生するため良性とは言っても神経や血管を巻き込んだ場合には手術を含めた積極的な治療の対象となる場合があります。
当クリニックで発見された脳腫瘍に対しては、経過観察可能なものか否かを迅速に判定し、治療が必要な場合にはその分野のエキスパートをご紹介いたします。
慢性頭痛
「頭痛」に悩む方々は通常、神経内科や脳神経外科を受診されます。
CT、MRI、脳波や血液検査などで異常がないものを慢性頭痛と称します。
つまり慢性頭痛とは検査などで脳にはっきりとした頭痛の原因が見つからない頭痛の総称です。確定診断には詳細な問診が必要です。代表的なものに片頭痛があります。
古いデータではありますが、日常生活に支障をきたすような片頭痛をお持ちの方の比率は我が国で8.4 %、特に思春期から40歳代の女性に多いことが明らかにされています。
その他には身体的・精神的ストレスを誘因とした肩凝りなどからくる緊張型頭痛や、同じ季節や同じ時間に片方の目の奥がえぐられるような痛みを感じる群発頭痛を代表とする三叉神経・自律神経性頭痛などがあります。
CT、MRI、脳波や血液検査などで異常がないものを慢性頭痛と称します。
つまり慢性頭痛とは検査などで脳にはっきりとした頭痛の原因が見つからない頭痛の総称です。確定診断には詳細な問診が必要です。代表的なものに片頭痛があります。
古いデータではありますが、日常生活に支障をきたすような片頭痛をお持ちの方の比率は我が国で8.4 %、特に思春期から40歳代の女性に多いことが明らかにされています。
その他には身体的・精神的ストレスを誘因とした肩凝りなどからくる緊張型頭痛や、同じ季節や同じ時間に片方の目の奥がえぐられるような痛みを感じる群発頭痛を代表とする三叉神経・自律神経性頭痛などがあります。

近年は病態解明とそれに基づく治療の進歩によって慢性頭痛の方々が恩恵を受けられるようになっております。
一方で、誤った鎮痛剤の服用から薬物乱用型頭痛に陥るケースもあります。
当院で検査を受けて頂き、慢性頭痛と診断された場合には、頭痛のパターンを明らかにして診断し、治療を行ってまいります。
一方で、誤った鎮痛剤の服用から薬物乱用型頭痛に陥るケースもあります。
当院で検査を受けて頂き、慢性頭痛と診断された場合には、頭痛のパターンを明らかにして診断し、治療を行ってまいります。
画期的な片頭痛予防薬について
CGRP(カルシトニン遺伝子関連ペプチド)は片頭痛の痛みの直接の原因とされているタンパク質です。
片頭痛が始まるときは、三叉神経という神経から、 CGRPが放出され炎症と血管拡張をおこし、脳が痛みを感じるとされています。
このCGRPの働きを抑える薬として2021年4月にエムガルティが、8月にアイモビーグ、アジョビの3剤が注射薬として発売されました。
概ね1か月ごとに1本皮下に注射します。
ただし、エムガルティは初回が2本の注射となります。
アジョビは3ヶ月ごとに1回で3本をまとめて注射するというやり方も可能です。
保険適応ですが1本あたり14,000円程度の費用がかかります。
小児への適応はありません。
詳細は医師にご確認下さい。
片頭痛が始まるときは、三叉神経という神経から、 CGRPが放出され炎症と血管拡張をおこし、脳が痛みを感じるとされています。
このCGRPの働きを抑える薬として2021年4月にエムガルティが、8月にアイモビーグ、アジョビの3剤が注射薬として発売されました。
概ね1か月ごとに1本皮下に注射します。
ただし、エムガルティは初回が2本の注射となります。
アジョビは3ヶ月ごとに1回で3本をまとめて注射するというやり方も可能です。
保険適応ですが1本あたり14,000円程度の費用がかかります。
小児への適応はありません。
詳細は医師にご確認下さい。
てんかん
てんかんとは、脳の神経細胞に突然激しい電気的な興奮が発生することによって引き起こされる発作(てんかん発作)を特徴とする病態です。
てんかん発作にはさまざまなパターンがありますが、患者さんは、発作の起こる部位が決まっているために、発作ごとに同じ症状が繰り返されます。
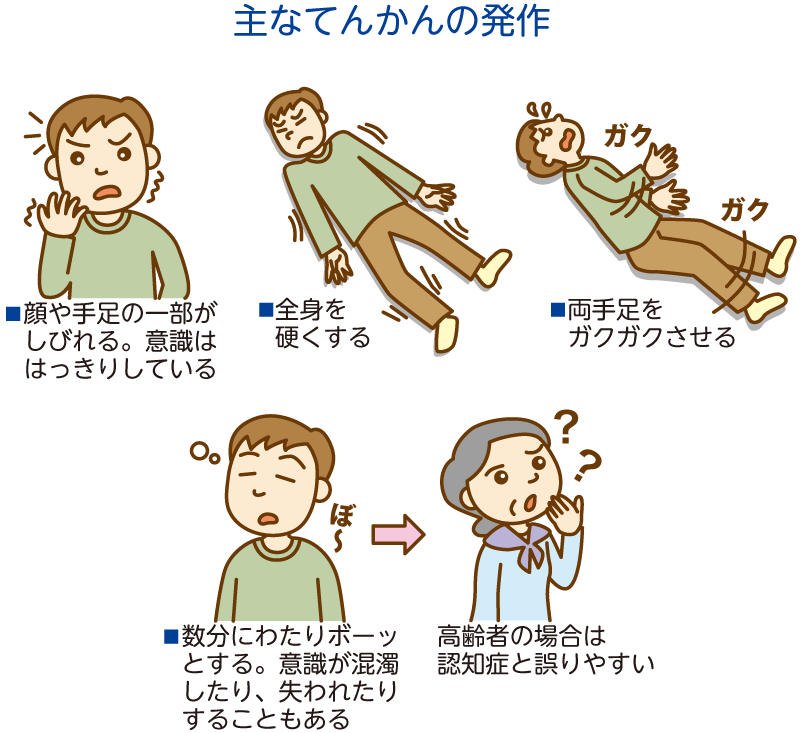
発作には、けいれんのように手足をガクガクとさせるもの、逆に手足が硬直してつっぱるようなもの、急に動作を止め、顔をボーっとさせるといったものや、辺りをフラフラと歩き回ったり、手をたたく、口をモグモグさせるといった無意味な動作を繰り返すものなどがあります。
発作の最中、意識がしっかりしているものもあれば、意識が遠のいてしまう(発作中のことを覚えていない)ものもあります。
てんかん発作にはさまざまなパターンがありますが、患者さんは、発作の起こる部位が決まっているために、発作ごとに同じ症状が繰り返されます。
発作には、けいれんのように手足をガクガクとさせるもの、逆に手足が硬直してつっぱるようなもの、急に動作を止め、顔をボーっとさせるといったものや、辺りをフラフラと歩き回ったり、手をたたく、口をモグモグさせるといった無意味な動作を繰り返すものなどがあります。
発作の最中、意識がしっかりしているものもあれば、意識が遠のいてしまう(発作中のことを覚えていない)ものもあります。
原因としては、脳に何らかの障害があるために生じる場合と、画像の検査では異常がみられないにもかかわらず発作が生じるものとに分かれます。
治療は抗てんかん薬という脳の興奮を鎮める薬の内服が中心となります。このような原因(画像診断にて行います)と発作のパターンから使う薬を決めていきますが、発作のパターンによって使う薬もさまざまです。
副作用のチェックや薬の適切な投与量を決めるために定期的な採血も必要となります。
65歳以上の高齢になって新たに発病する「高齢者てんかん」も最近注目されています。
脳卒中後や認知症の方で起こす場合がありますが、意識が遠のくものの、けいれんを伴いにくいため「てんかん発作」と分かりにくいタイプです。MRIによる画像診断が必要となります。
治療は抗てんかん薬という脳の興奮を鎮める薬の内服が中心となります。このような原因(画像診断にて行います)と発作のパターンから使う薬を決めていきますが、発作のパターンによって使う薬もさまざまです。
副作用のチェックや薬の適切な投与量を決めるために定期的な採血も必要となります。
65歳以上の高齢になって新たに発病する「高齢者てんかん」も最近注目されています。
脳卒中後や認知症の方で起こす場合がありますが、意識が遠のくものの、けいれんを伴いにくいため「てんかん発作」と分かりにくいタイプです。MRIによる画像診断が必要となります。
頭部打撲後の脳損傷
頭を打撲して脳内あるいは脳表面に出血をきたす場合は、嘔吐を何度もきたし、意識がだんだん悪くなってきます。
出血量が多い場合には生命に関わりますので、このような状態の時には救急車を要請していい状態です。
頭の打撲時に一時的に意識が混濁したり記憶がなかったり気分が悪くなったものの、徐々に改善する場合があります。これは脳震盪(しんとう)と呼ばれる状態でMRIでは異常は見られません。
脳に出血などをきたしている状態ではありませんが、打撲の衝撃で脳の神経の活動に乱れが生じた状態です。
出血量が多い場合には生命に関わりますので、このような状態の時には救急車を要請していい状態です。
頭の打撲時に一時的に意識が混濁したり記憶がなかったり気分が悪くなったものの、徐々に改善する場合があります。これは脳震盪(しんとう)と呼ばれる状態でMRIでは異常は見られません。
脳に出血などをきたしている状態ではありませんが、打撲の衝撃で脳の神経の活動に乱れが生じた状態です。

スポーツ選手などで、検査で異常がないからといってトレーニングや試合に戻り再び脳震盪となった場合には、たとえ2回目の衝撃が軽くても非常に重篤な症状を引き起こすことがありますので最低1週間程度の安静が必要となります。
頭の打撲では、3週間以上経過してから症状が出てくるものがあります。
尻もちをついたり転んだり、と頭を直接ぶつけていなくても生じる場合があるので注意が必要です。しばらくしてから頭が痛くなってきたり、体半分に力が入らない、意欲がなくなるなどの症状が現れた場合には脳と頭蓋骨の間にゆっくりと血液がたまる慢性硬膜下血腫という病態が生じているかもしれません。
簡単な手術が必要となることが多いので、まずは画像診断が必要となります。
頭の打撲では、3週間以上経過してから症状が出てくるものがあります。
尻もちをついたり転んだり、と頭を直接ぶつけていなくても生じる場合があるので注意が必要です。しばらくしてから頭が痛くなってきたり、体半分に力が入らない、意欲がなくなるなどの症状が現れた場合には脳と頭蓋骨の間にゆっくりと血液がたまる慢性硬膜下血腫という病態が生じているかもしれません。
簡単な手術が必要となることが多いので、まずは画像診断が必要となります。
生活習慣病
高血圧、脂質異常症(高脂血症)、糖尿病などの生活習慣病は運動不足、肥満、過食、大量の飲酒などが原因となる慢性疾患です。生活習慣病の多くは、病状がかなり進行するまで自覚症状がありません。
そのため、気づかないうちに動脈硬化などが進行し、気づいた時には狭心症や心筋梗塞など重症疾患を引き起こしていたということも少なくありません。
また、複数の生活習慣病を患うようになると、それらの疾患が積み重なって心臓病や脳卒中を引き起こす危険性がさらに高まります。
そのため、気づかないうちに動脈硬化などが進行し、気づいた時には狭心症や心筋梗塞など重症疾患を引き起こしていたということも少なくありません。
また、複数の生活習慣病を患うようになると、それらの疾患が積み重なって心臓病や脳卒中を引き起こす危険性がさらに高まります。
■高血圧症
血圧が慢性的に高くなってしまう疾患です。
心臓から送り出された血液が血管壁に与える圧力が高くなると、血管に過度の負担がかかり、様々な問題が増えていきます。
健康な人の場合、最大血圧(心臓が収縮して血液を送り出したときの血圧)は140㎜Hg未満、最小血圧(心臓が拡張したときの血圧)は90㎜Hg未満。
これよりも高い状態が続いている方は注意が必要なのです。
心臓から送り出された血液が血管壁に与える圧力が高くなると、血管に過度の負担がかかり、様々な問題が増えていきます。
健康な人の場合、最大血圧(心臓が収縮して血液を送り出したときの血圧)は140㎜Hg未満、最小血圧(心臓が拡張したときの血圧)は90㎜Hg未満。
これよりも高い状態が続いている方は注意が必要なのです。

高血圧症は脳卒中だけでなく、脳以外にも多くの臓器・部位に悪影響を及ぼし、合併症を引き起こします。
脳卒中やさまざまな合併症を未然に防ぐには、高血圧症を治療することが重要です。
脳卒中やさまざまな合併症を未然に防ぐには、高血圧症を治療することが重要です。
高血圧症の治療
高血圧を引き起こしている原因にもよりますが、一般的には、食事療法、運動療法など生活習慣の改善を継続的に行い、肥満を是正するなど健康的な生活習慣に見直します。
こうした生活習慣の改善によっても高血圧が改善しなかった場合には、薬物療法を開始します。
血圧が危機的な水準に達している場合や、脳卒中や心臓病の場合はすぐに降圧薬などを用いることもあります。
こうした生活習慣の改善によっても高血圧が改善しなかった場合には、薬物療法を開始します。
血圧が危機的な水準に達している場合や、脳卒中や心臓病の場合はすぐに降圧薬などを用いることもあります。
■脂質異常症(高脂血症)
血液中のLDL(悪玉)コレステロールや中性脂肪(トリグリセリド)の値が慢性的に高い状態、もしくはHDL(善玉)コレステロールの値が低い状態を脂質異常症と呼んでいます。
健康な人の場合、LDLコレステロール値が140mg/dl未満、HDLコレステロール値が40mg/dl以上、中性脂肪が150mg/dl未満です。
脂質異常症は放置しておくと動脈硬化が進行し、脳梗塞を引き起こす原因となります。
健康な人の場合、LDLコレステロール値が140mg/dl未満、HDLコレステロール値が40mg/dl以上、中性脂肪が150mg/dl未満です。
脂質異常症は放置しておくと動脈硬化が進行し、脳梗塞を引き起こす原因となります。

脂質異常症の治療
脂質異常症の治療は食事療法、運動療法など生活習慣の改善が基本となります。
生活習慣の改善で脂質管理が不十分な場合や病態によって内服薬による薬物療法を考慮します。
生活習慣の改善で脂質管理が不十分な場合や病態によって内服薬による薬物療法を考慮します。
■糖尿病
糖尿病はインスリン(血糖を下げる働きのあるホルモン)が十分に働かないために、血液中を流れるブドウ糖という糖(血糖)が増えてしまう病気です。
血糖の濃度(血糖値)が何年間も高いままで放置されると、失明する危険の高い「糖尿病網膜症」や尿毒症や腎不全を併発しやすい「糖尿病性腎症」、痛みや壊疽の原因となりうる「糖尿病性神経障害」などの合併症だけでなく脳梗塞を引き起こす原因にもなります。
血糖の濃度(血糖値)が何年間も高いままで放置されると、失明する危険の高い「糖尿病網膜症」や尿毒症や腎不全を併発しやすい「糖尿病性腎症」、痛みや壊疽の原因となりうる「糖尿病性神経障害」などの合併症だけでなく脳梗塞を引き起こす原因にもなります。

糖尿病の治療
糖尿病は血糖値を良い値に保つ(血糖値のコントロール)ことが治療の基本です。
食事療法、運動療法など生活習慣の改善をし、血糖値を見ながら必要に応じて内服薬による薬物療法を考慮しますが、内服薬で十分な血糖コントロールが得られない場合はインスリンを補う注射が必要となる場合もあります。
食事療法、運動療法など生活習慣の改善をし、血糖値を見ながら必要に応じて内服薬による薬物療法を考慮しますが、内服薬で十分な血糖コントロールが得られない場合はインスリンを補う注射が必要となる場合もあります。
©方南通り脳神経外科クリニック







